Інтерпретація ЕКГ у дітей
З моменту народження дитини, правий шлуночок більший і має більшу товщину стінки, ніж лівий шлуночок, що відображає більші фізіологічні навантаження, які він виконує внутрішньоутробно (а саме - перекачування крові через легеневі судини з відносно високим опором).
Це обумовлює ЕКГ-картину, що нагадує гіпертрофію правого шлуночка у дорослого: правограма, домінантна хвиля R у V1 та інверсія зубців T у V1-3.
Інтервали проведення (інтервал PR, тривалість QRS) коротші, ніж у дорослих через менший розмір серця. Частота серцевих скорочень набагато швидша у новонароджених та немовлят, та зменшується у міру дорослішання дитини.
Загальні висновки щодо дитячої ЕКГ
Наступні електрокардіографічні особливості можуть бути нормальними для дітей:
- Частота серцевих скорочень > 100 ударів/хв
- Права вісь QRS> +90°
- Інверсії зубця Т у V1-3 («юнацька картина зубця Т»)
- Домінантна хвиля R у V1
- Шаблон RSR'у V1
- Виражена синусова аритмія
- Короткий інтервал PR (<120 мс) і тривалість QRS (<80 мс)
- Злегка пікові хвилі P (висота <3 мм - це нормально, якщо ≤ 6 місяців)
- Незначно подовжений QT (≤ 490 мс у немовлят ≤ 6 місяців)
- Q-хвилі в нижньому та лівому прекfрдіальнихвідведеннях.
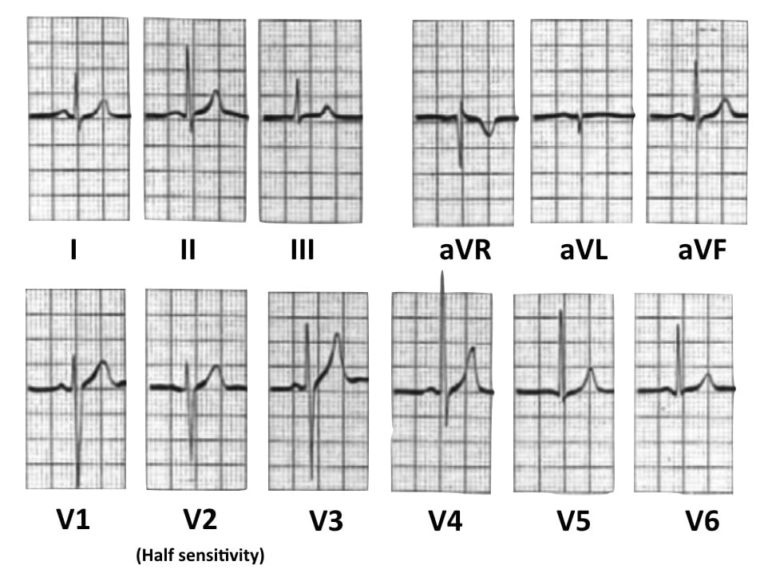
Нормальна дитяча ЕКГ
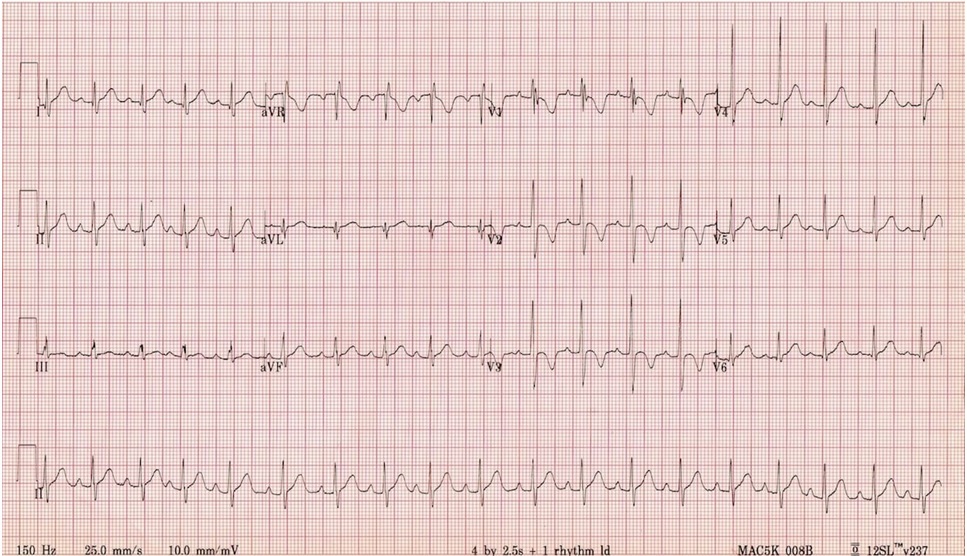
Ця ЕКГ здорового 2-річного хлопчика демонструє багато типових особливостей дитячої ЕКГ:
- Частота серцевих скорочень 110 уд/хв (норма для віку).
- Домінуючі хвилі R у V1-3.
- Шаблон RSR' (часткова морфологія RBBB) у V1.
- Інверсія зубця Т у V1-3.
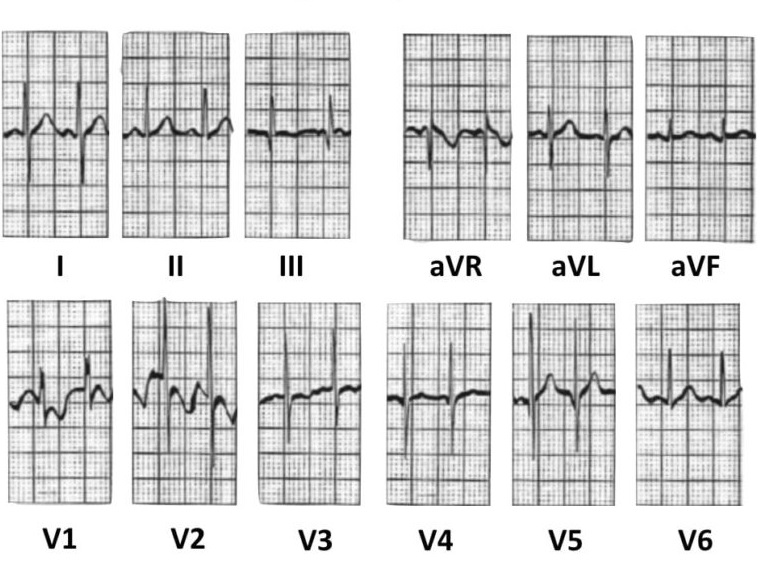
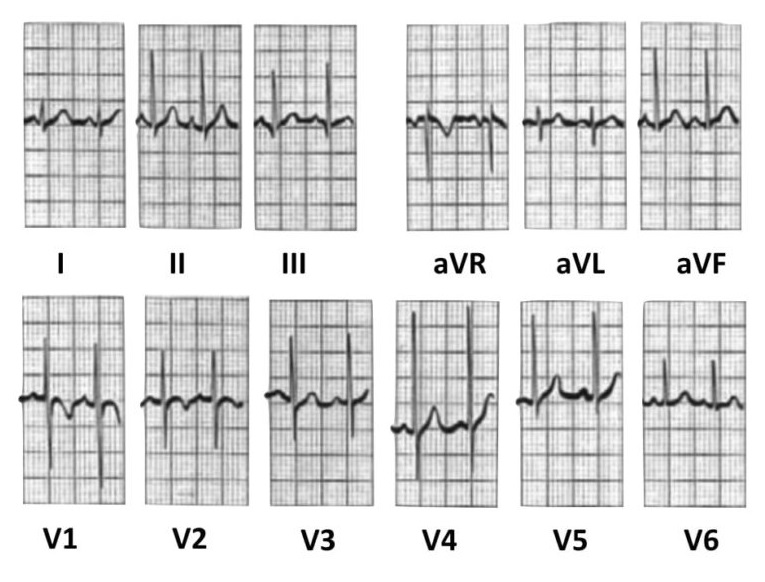
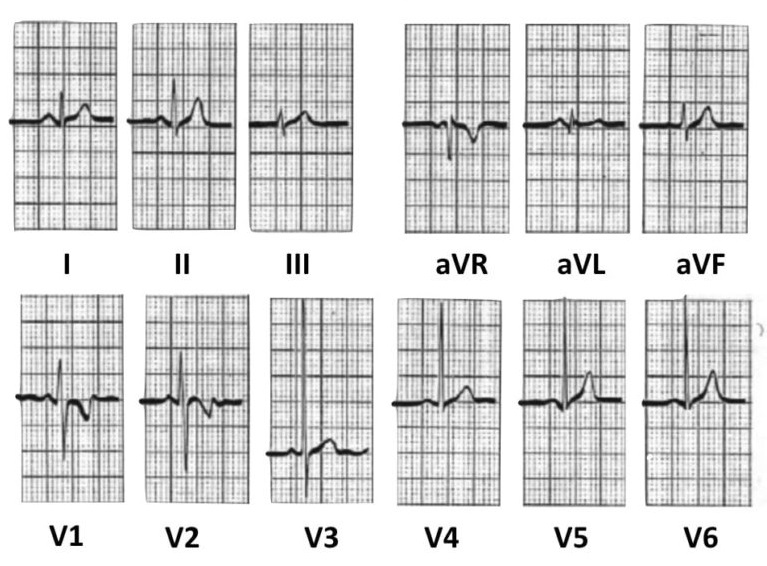
Більше прикладів нормальної ЕКГ:
Дитина, 1 рік:
Дитина, 2 роки:
Дитина, 5 років:
Дитина, 10 років:
Принципи інтерпретації дитячої ЕКГ
Домінування правого шлуночка у новонародженого та немовляти поступово замінюється домінуванням лівого шлуночка, так що до 3-4 років дитяча ЕКГ нагадує таку, як у дорослих.
1. Розміщення відведень ЕКГ
2. Поетапна оцінка ЕКГ
3. Характерні моделі ЕКГ для конкретних станів
4. Аномальні ритми
1. Розміщення відведень ЕКГ
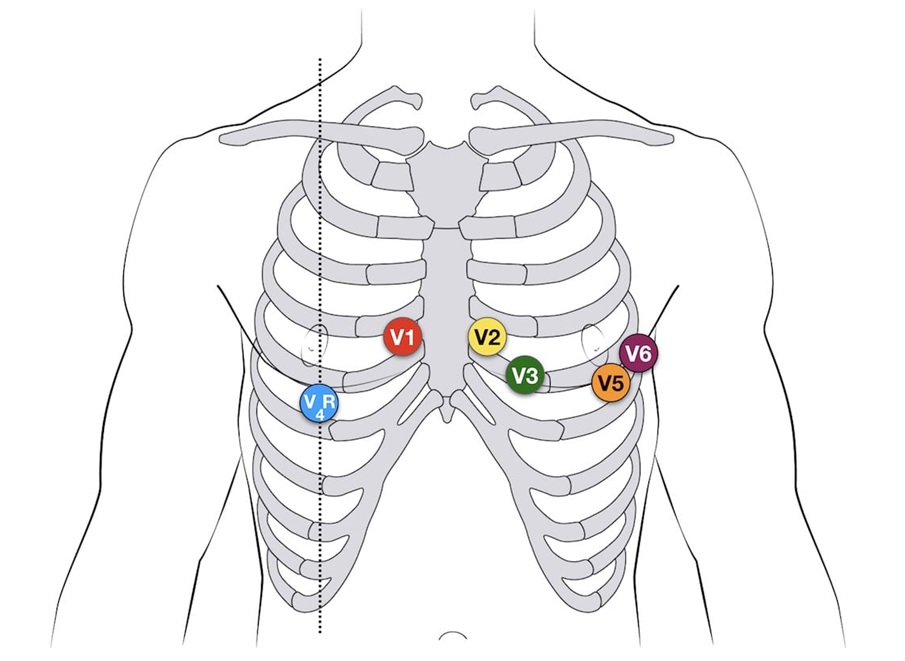
У маленьких дітей правий шлуночок зазвичай простягається на праву сторону грудини. Щоб належним чином показати потенціал правого шлуночка, при записі ЕКГ дітям віком до п’яти років необхідно використовуватидодаткове відведення («V4R») в правій половині грудної клітки в точці, аналогічній лівосторонній V4.
Прекардіальні відведення:
- V1: 4-й міжребер’я, права межа грудини
- V2: 4-й міжребер'я, ліва межа грудини
- V3: посередині між V2 і місцем розташування V4 (5-й міжребер'я, ліва середньо-ключична лінія)
- V4R: 5-й міжребер’я, права середньо-ключична лінія. Використовуйте це відведення для V4R, яке необхідно позначений як V4R на ЕКГ.
- V5: передня пахвова лінія, на тій же горизонтальній лінії, що і V4
- V6: середньопахвова лінія, на тій же горизонтальній лінії, що і V4.
Відведення від кінцівок:
- Розташуйте на верхній частині руки або ноги (менший вплив м’язів).
2. Поетапна оцінка ЕКГ
2.1 Ритм
Синусовий: деполяризація передсердь починається від синоатріального вузла. Для цього характерно:
- Зубець Р, що передує кожному комплексу QRS, з постійним інтервалом PR.
- Нормальна вісь зубця P (від нуля до +90 градусів), тобто хвиля P знаходиться вертикально у відведеннях I та aVF.
Несинусові: деякі передсердні ритми можуть мати P-хвилі перед кожним QRS, але з аномальною віссю P (інвертована у відведенні II).
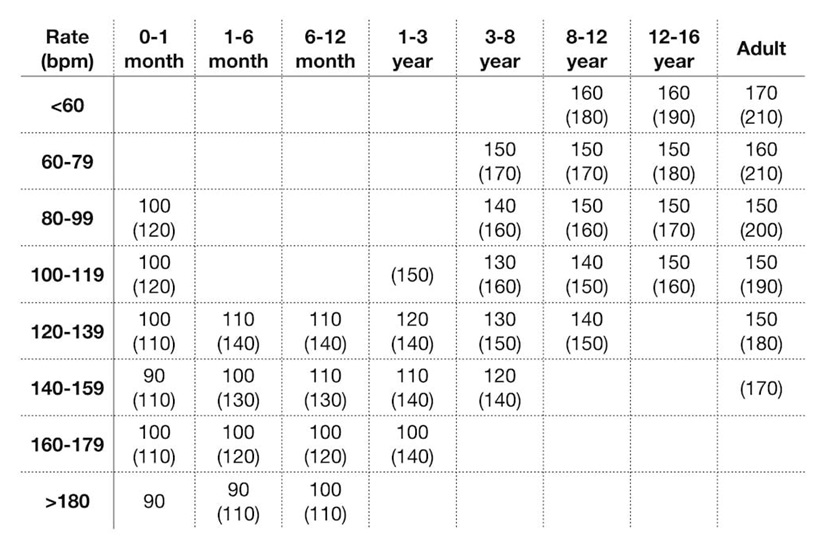
2.2. Оцініть частоту серцевих скорочень
Звичайна швидкість паперу становить 25 мм/с, тому 1 мм (малий квадрат) = 0,04 с, а 5 мм (великий квадрат) = 0,2 с. Обчислюйте передсердні та шлуночкові скорочення окремо, якщо вони різні. Декілька методів оцінки параметра, наприклад:
- Для звичайних ритмів: 300 / кількість великих клітин між кожною послідовною хвилею R.
- Для дуже швидких ритмів: 1500 / кількість малих клітин між кожною послідовною хвилею R.
- Для нерегулярних ритмів: кількість комплексів на ритм-смужці х 6.
Частота серцевих скорочень у спокої залежить від віку:
- Новонароджені: 110 - 150 уд/хв
- 2 роки: 85 - 125 уд/хв
- 4 роки: 75 - 115 уд/хв
- 6 років та старші: 60 - 100 уд/хв
Частота скорочень шлуночків висока у дітей молодшого віку. Чим молодша дитина, тим вищий рівень обміну речовин і нижчий тонус блукаючого нерва [О'Коннор, 2008].
2.3. Вісь QRS
Розраховано за допомогою шестивісної системи відліку, яка показує фронтальний вид електричної активності серця через шість відведень кінцівок.
- Стандартне І : хвиля R пов’язана з лівим переважанням, хвиля S – з правим переважанням.
- aVF : хвиля R являє собою низхідну силу, S хвиля - висхідну силу.
Запропонований метод розрахунку осі:

** Початкове домінування правого шлуночка (RV)
Нормальна вісь QRS змінюється залежно від віку:
- 1 тиждень - 1 місяць: +110° (діапазон від +30° до +180°)
- 1 місяць - 3 місяці: +70° (діапазон від +10° до +125°)
- 3 місяці - 3 роки: +60° (діапазон від +10° до +110°)
- За 3 роки: +60° (діапазон від +20° до +120°)
- Дорослий: +50° (діапазон від -30° до -105°)
Особливості внутрішньоутробного кровообігу призводять до збільшення об’єму правого шлуночка (RV)
- Праве переважання від моменту народження на ЕКГ є нормою і проходить через перші 6 місяців життя
- Екстремально висока вісь (вісь від -90° до -180°, спостерігається при дефектах міжпередсердної перегородки.
2.4. Інтервали ЕКГ
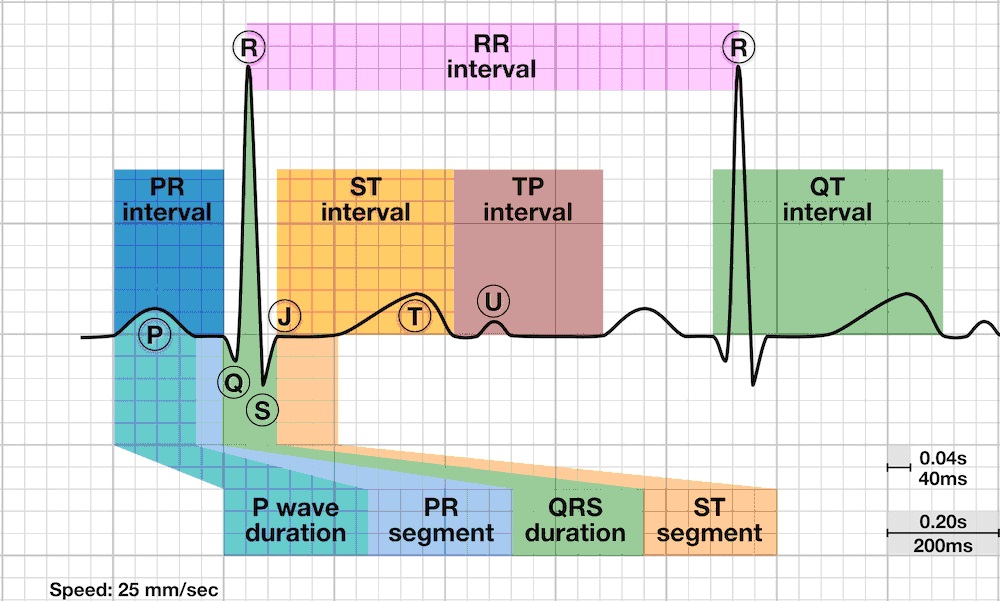
PR-інтервал
Нормальний інтервал PR змінюється залежно від віку та частоти серцевих скорочень:
Подовжений інтервал PR (АВ-блокада І ступеню) може бути нормою або спостерігатися при:
- Вірусному або ревматичному міокардиті та інших дисфункціях міокарда
- Деяких вроджених вадах серця (Ebsteins, ECD, ASD)
- Токсичній дії наперстянки
- Гіперкаліємії
Вкорочений інтервал PR спостерігається при:
- Передчасному збудженні (наприклад, Вольф-Паркінсон-Уайт)
- Хворобі накопичення глікогену
Варіативна тривалість PR спостерігається при:
- Міграції водія ритму
- АВ-блокаді ІІ ст. з періодикою Венкебаха (тип Мобіца 1)
Тривалість QRS
Тривалість QRS залежить від віку:

Подовжений QRS характерний для порушень шлуночкової провідності:
- Блокада гілок пучка Гіса
- Синдромі преекзитації шлуночків (наприклад, WPW)
- Внутрішньошлуночковій блокаді
- Шлуночкових аритміях
Інтервал QT
Інтервал QT залежить від частоти серцевих скорочень:
Формула Базетта використовується для визначення тривалості QT залежно від ЧСС: QTc = виміряний QT / (інтервал √R – R)
Звичайний QTc
- Немовлята до 6 місяців - < 0,49 секунди.
- Діти старші за 6 місяців - < 0,44 секунди.
Тривалість QT зростає при:
- Гіпокальціємії
- Міокардиті
- Синдромах подовженого QT, таких як Романо-Уорд
- Травмах голови
- Прийомі наркотиків
Тривалість QTc зменшується при :
- Гіперкальціємії
- Прийомі наперстянки
- Вродженому синдромі короткого QT
2.5. Амплітуда і тривалість хвилі P
- Нормальна амплітуда зубця Р становить < 3 мм (високі зубці Р = гіпертрофія правого передсердя).
- Нормальна тривалість зубця Р становить < 0,09 секунди у дітей та < 0,07 секунди у немовлят (широкі хвилі Р = гіпертрофія лівого передсердя).
- Поєднання високих і широких зубців Р виникає при поєднаній гіпертрофії передсердь .
2.6. Амплітуда QRS (вольтаж)
Високі амплітуди QRS характерні для:
- Гіпертрофії шлуночків
- Порушенні шлуночкової провідності, наприклад, WPW
Низькі амплітуди QRS характерні для:
- Перикардиту
- Міокардиту
- Гіпотиреозу
- Здорових новонароджених
Гіпертрофія шлуночків
Гіпертрофія шлуночків спричиняє зміни в одній або декількох з таких областей: вісь QRS, вольтаж QRS, співвідношення R / S до висоти T.
Вольтаж R і S хвиль у дітей:
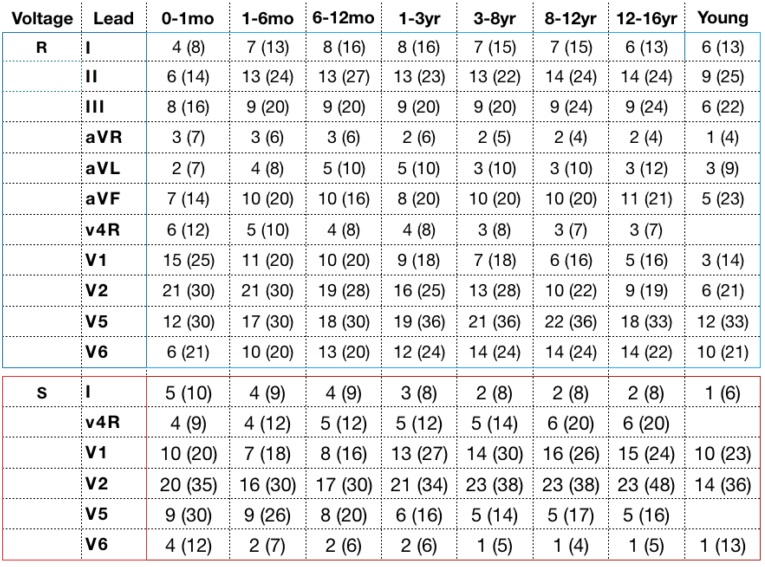
Гіпертрофія правого шлуночка
Вісь: залежить від віку пацієнтів
Вольтаж: Високі хвилі R (більші, ніж ті, що характерні для віку пацієнта) в правих відведеннях V4R та V1. Глибокі S-хвилі (більші, ніж ті, що характерні для віку пацієнта) у лівих відведеннях V5 і V6.
Співвідношення R / S : Аномальне співвідношення R / S свідчить на користь гіпертрофії правого шлуночка.
- Підвищений коефіцієнт співвідношення R / S (більший за верхні межі для віку дитини) у V1-2.
- Співвідношення R / S <1 у V6 (після місячного віку).
Аномальні зубці Т: вертикальні хвилі Т у V1 і V4R у дітей від 3 днів до 6 років (за умови, що зубці Т є нормальними в інших відведеннях, тобто вертикально в V6). Це лише докази значущої гіпертрофії правого шлуночка.
Аномальні Q-зубці : картина qR у V1 (мала хвиля Q, висока R-хвиля) = дуже специфічна для гіпертрофії правого шлуночка.
Гіпертрофія лівого шлуночка
Вісь: залежить від віку пацієнтів.
Вольтаж:
- Високі хвилі R у лівих відведеннях V5 і V6 (більше граничних значень для віку пацієнта).
- Глибокі хвилі S в правих відведеннях V4R і V1 (більше граничних значень для віку пацієнта).
Співвідношення R / S :
- Аномальне співвідношення R / S на користь лівого шлуночка
- Зниження коефіцієнта R / S у V1-2 (менше верхньої межі для віку дитини)
Аномальні хвилі Q у V5 та V6
Перевернуті зубці T в I та aVL (картина гіпертрофії лівого шлуночка)
Бівентрикулярна гіпертрофія
- Позитивне значення вольтажу при гіпертрофії правого шлуночка та гіпертрофії лівого шлуночка (із нормальною тривалістю QRS).
- Позитивне значення вольтажу при гіпертрофії правого шлуночка та гіпертрофії лівого шлуночка та відносно великий вольтаж для іншого шлуночка.
- Великі рівнофазні комплекси QRS у двох або більше відведеннях від кінцівок та в середніх прекардіальних відведеннях (V2-5).
Правила Еванса
Тонка стінка грудної клітки сприяє посиленню вольтажу прекардіальних відведень. Еванс та ін запропонували практичний підхід до оцінки:
А. Аномально велика напруга лівого шлуночка (гіпертрофія лівого шлуночка):
- Використовуйте лише V6 (саме ліве прекордіальне відведення).
- Якщо хвиля R V6 перетинається з базовою лінією V5, це НЕЗВИЧАЙНО
Б. Аномальна велика напруга правого шлуночка (гіпертрофія правого шлуночка):
Використовуйте лише V1 (саме праве прекардіальне відведення)
- Вертикальна хвиля Т у V1: У перший тиждень життя НОРМАЛЬНА. Між першим тижнем та підлітковим віком це НЕЗВИЧАЙНО
- RSR'у V1 : Якщо R' вище, ніж R - це АНОРМАЛЬНО.
- Чиста хвиля R у V1 : Якщо дитині > 6 місяців - це НЕЗВИЧАЙНО
2.7. Q-хвилі
Звичайнийзубець Q:
- Вузький (в середньому 0,02 секунди і менше 0,03 секунди).
- Зазвичай глибина менше 5 мм у лівих прекардіальних відведеннях та aVF.
- Може бути глибиною до 8 мм у відведенні III у дітей молодше 3 років.
Q-зубці є ненормальними, якщо вони:
- З’являються в правих прекардіальних відведеннях, тобто V1 (наприклад, важкий ступінь гіпертрофії правого шлуночка).
- Відсутні в лівих прекардіальних відведеннях.
- Аномально глибокі (гіпертрофія шлуночків за перевантаженням об’ємом).
- Є аномально глибокими і широкими (інфаркт міокарда або фіброз).
2.8. Сегмент ST
Нормальний ST є ізоелектричним. Підвищення або депресія оцінюються щодо сегмента TP.
Деякі зміни ST можуть бути нормальними:
- Депресія ST в відведеннях від кінцівок або підйом до 1 мм (до 2 мм у лівих прекардіальних відведеннях).
- Точка J: депресія точки J (точка з'єднання між сегментом QRS та сегментом ST) депресія без тривалої депресії ST, тобто підвищене посилення депресії ST.
- Доброякісна рання реполяризація у підлітків: сегмент ST піднятий і увігнутий у відведеннях з вертикальним зубцем Т.
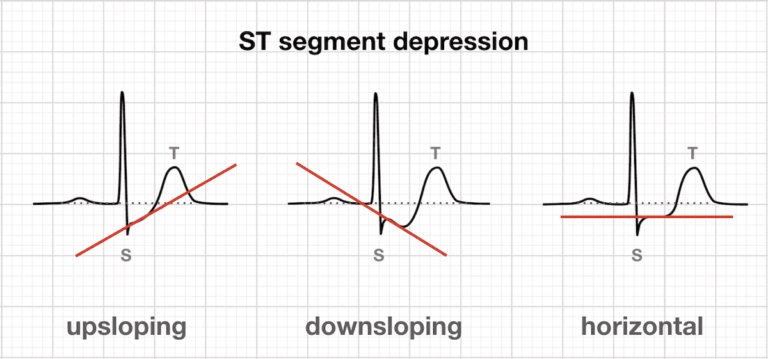
Інші патологічні зміни:
- ВідхиленняST вниз, за яким слідує двофазний перевернутий Т.
- Стійка депресія горизонтального сегмента ST 0,08 сек або довше.
Патологічні зміни сегмента ST зазвичай асоціюються із змінами зубця Т і відбуваються при:
- Перикардиті.
- Ішемії міокарда або інфаркті.
- Сильній гіпертрофії шлуночків (картина шлуночкового перевантаження).
- Вплив наперстянки
2.9. Хвиль Т
Прекандіальна конфігурація зубця Т змінюється з часом:
- Протягом першого тижня життя зубці Т стоять вертикально в усіх прекардіальних відведеннях.
- Після першого тижня зубці Т перевертаються у V1-3 («малюнок юнацької хвилі Т»)
- Ця інверсія зубця Т зазвичай залишається до 8 років; після цього зубці Т стають вертикальними у V1-3.
- Однак модель юнацьких зубців може зберігатися в підлітковому та ранньому зрілому віці (= «стійкі неповнолітні зубці»).
Високі, пікові хвилі T видно при:
- Гіперкаліємії
- Гіпертрофії лівого шлуночка (перевантаження об’ємом)
- Доброякісна рання реполяризація
Плоскі хвилі Т видно при:
- У здорових новонароджених
- Гіпотиреозі
- Гіпокаліємії
- Прийомі наперстянки
- Перикардиті
- Міокардиті
- Ішемії міокарда
Загострені, глибокі перевернуті зубці Т спостерігаються при:
- Підвищеному внутрішньочерепному тиску (наприклад, внутрішньочерепному крововиливі, черепно-мозковій травмі)
2.10. U хвилі
U-хвилі - додатковий позитивний вигин в кінці зубця Т. Найпоширеніші причини:
- Гіпокаліємія.
- Нормальна знахідка при повільніших частотах серцевих скорочень (наприклад, синусова брадикардія).
3. Характерні моделі ЕКГ для конкретних станів
Аномалії ЕКГ у дітей:
- Перикардит (зазвичай вірусний).
- Міокардит (вірусний або ревматичний).
- Інфаркт міокарда (наприклад, у дітей з аномальними коронарними артеріями / після оперативних втручань на серці / тромбофілія).
- Гіпокальціємія / гіперкальціємія.
- Гіпокаліємія / гіперкаліємія.
- Синдром Вольфа-Паркінсона-Уайта (див. розділ "Аномальні ритми" нижче)
Перикардит
Перикардіальний випіт може спричиняти зниження вольтажу QRS менше 5 мм у всіх відведеннях від кінцівок. Субепікардіальне пошкодження міокарда спричиняє зміни, що залежать від часу:
- Рання поява розширеного увігнутого підйому сегмента ST та депресії сегмента PR.
- Сегмент ST повертається до норми протягом 1-3 тижнів, разом із згладжуванням зубців Т.
- Інверсія зубця Т (з ізоелектричним сегментом ST) відбувається через 2-4 тижні після початку перикардиту.
Міокардит
Результати ЕКГ щодо ревматичного або вірусного міокардиту відносно неспецифічні і можуть включати:
- Порушення AV-провідності, починаючи від подовження PR до повної дисоціації AV.
- Низький вольтаж QRS (5 мм або менше у всіх відведеннях від кінцівок)
- Зменшена амплітуда зубця Т.
- Подовження інтервалу QT.
- Тахіаритмії, включаючи SVT та VT.
- Картина «псевдоінфаркт» із глибокими Q-хвилями та слабким прогресуванням зубця R у прекардіальних відведеннях.
Примітка: Подовжений інтервал PR є незначним критерієм Джонса щодо гострої ревматичної лихоманки.
Інфаркт міокарда / ішемія
Картина зазвичай ідентична тій, що спостерігаюється при ішемії або інфаркті дорослих.
- Інфаркт: підвищення ST у суміжних відведеннях із зворотньою депресією ST в інших місцях.
- Ішемія: горизонтальна депресія ST.
Аномалії кальцію
- Гіпокальціємія подовжує сегмент ST із наступним подовженням QTc.
- Гіперкальціємія скорочує сегмент ST та QTc.
Зубець Т відносно не змінюється в обох ситуаціях.
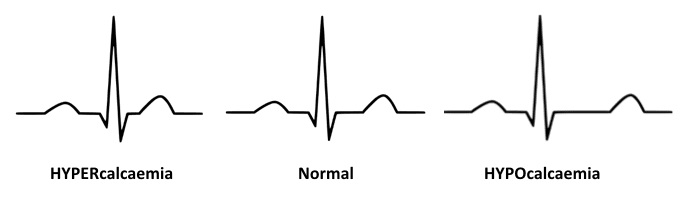
Аномалії калію
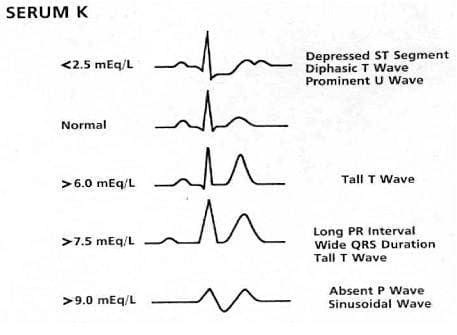
Гіпокаліємія
Концентрація K+ < 2,5 ммоль/л:
- Значні хвилі U розвиваються з очевидним подовженням QTc (подовжений інтервал «QU»)
- Плоскі або двофазні хвилі Т
- Депресія сегмента ST
При прогресуючій гіпокаліємії:
- Інтервал PR подовжується.
- Може виникнути синоатріальна блокада.
Гіперкаліємія
Коли K+ зростає (> 6,0 ммоль/л):
- Високі пікові хвилі T, найкраще видно в прекардіальних відведеннях.
- Подовження тривалості QRS.
- Подовження інтервалу PR.
- Зникнення зубців Р.
- Широкі химерні двофазні комплекси QRS (синусоїди).
- Можлива асистолія.
4. Аномальні ритми
Надшлуночкова тахікардія (SVT)
Характеристика СВТ
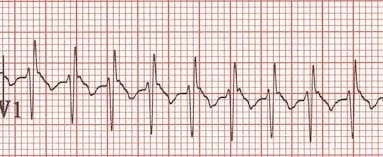
- Швидка регулярна, зазвичай вузька (< 80 мс) складна тахікардія 220-320 ударів на хвилину у немовлят та 150-250 у дітей старшого віку.
- Хвиля Р зазвичай невидима, або, якщо видима, аномальна по осі і може передувати QRS або слідувати за ним («ретроградні хвилі Р»).
- 90% дитячих аритмій становлять СВТ; 90% СВТ розвиваються по механізму повторної циркуляції хвилі збудження.
- Половина пацієнтів із СВТ не матимуть основного захворювання серця.
- Враховуйте лихоманку або вплив наркотиків (особливо симпатоміметики).
- Майже 1/4 матиме вроджені вади серця, а 1/4 матиме WPW.
- SVT може добре переноситись у немовлят протягом 12-24 годин. Пізніше застійна серцева недостатність проявляється дратівливістю, поганою перфузією, блідістю, поганим апетитом, а потім швидким погіршенням стану.
- Зверніть увагу, що > 95% широких складних тахікардій у педіатрії - це НЕ VT, а SVT з відхиленнями від норми, SVT з внутрішньошлуночковою блокадою (при вже існуючих вроджених вадах серця) або при наявних допоміжних шляхах, з формуванням SVT по типу re-entrant (див. нижче).
- НЕ використовуйте верапаміл або бета-адреноблокатори у немовлят або дітей із SVT - це може спричинити важку АВ-блокаду, негативну інотропну дію та раптову смерть.
SVT при ~ 250 уд/хв (модель RSR'у V1 є нормальною знахідкою у дітей)
Типи суправентрикулярної тахікардії (SVT)
Надшлуночкова тахікардія складається з двох основних типів:
- Re-entrant SVT
- Пов’язана з підвищеним автоматизмом SVT
Re-entrant SVT
- Це становить більшість SVT (90%) .
- Дози ЧСС істотно не змінюються при повторній тахікардії.
- Зазвичай починається і закінчується раптово.
Механізми:
Потрібен обхідний шлях між передсердями та шлуночками на додаток до AV-вузла. Обхідний шлях може бути або анатомічно окремим додатковим шляхом (Пучок Кента, як у більшості випадків Вольфа-Паркінсона-Уайта), або функціонально відокремленим шляхом у АВ-вузлі (так звана АВ-вузлова повторна вхідна тахікардія).
Щоб SVT виникла, два шляхи повинні мати принаймні тимчасово різну швидкість провідності та відновлення. Кругова циркуляція вниз по одному шляху вгору по іншому починається, коли при скороченні передсердь або шлуночків виявляється, що один шлях може проводити хвилю збудження, тоді як інший тимчасово рефрактерний.
Якщо другий шлях здатний провести до того моменту, як імпульс пройшов через AV-вузол, він може проводити хвилю збудження в протилежному напрямку; тим самим провокуючи тахікардію.
Результати ЕКГ будуть різнитися залежно від типу двонаправленого тракту (анатомічного чи функціонального) та напрямку імпульсного потоку через АВ вузол (від передсердя до шлуночків або навпаки).
Наявність AV-блокади перерве будь-яку тахікардію, що виникає по механізму re-entrant, яка включає AV-вузол; тому аденозин (тимчасово блокує AV-провідність) добре працює для цих ритмів. Кілька передсердних ритмів; тріпотіння передсердь, фібриляція передсердь та тахікардія з повторним входом синоатріального вузла також вважаються підгрупами SVT re-entrant. Вони не реагують на аденозин, але тимчасове уповільнення частоти шлуночкових скорочень може розкрити активність передсердь і, отже, основну причину SVT.
Приклад SVT
Приклад 1 (а) - Вузькоскладна комплексна тахікардія у 12-денного хлопчика:
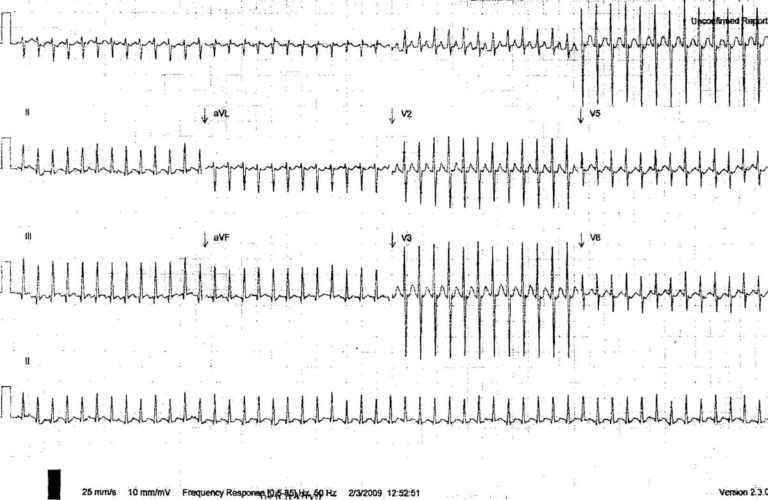
Тахікардія з вузькими комплексами з частотою скорочень близько 300 ударів на хвилину.
Приклад 1 (б) - Тахікардія з вузькими комплексами у 12-денного хлопчика - швидкість паперу 50 мм/с:
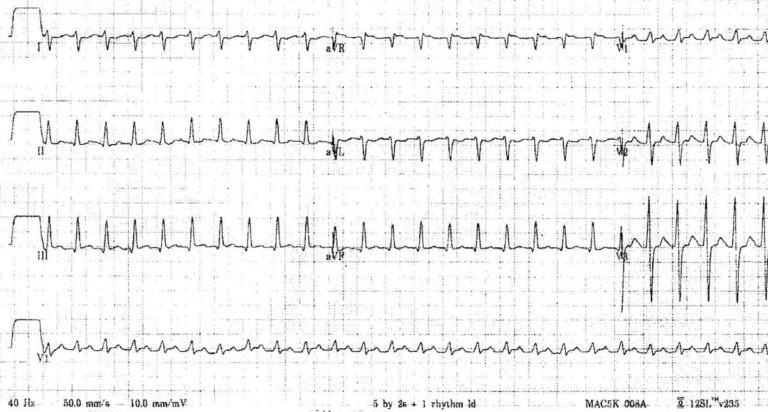
Той самий пацієнт з папером на подвійній швидкості (50 мм/с).
Видимих зубців Р немає - це AV-вузлова re-entrant тахікардія.
Приклад 1 (в) - Нормальний синусовий ритм у 12-денного хлопчика
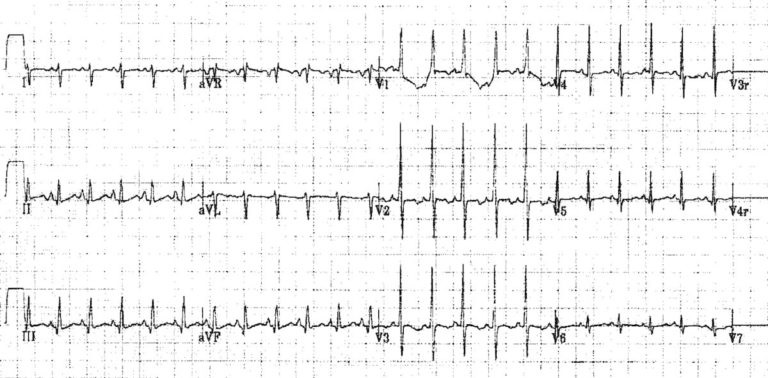
Це той самий пацієнт після відновлення синусового ритму.
Злегка пікові хвилі P, права перевага і високі хвилі R у V1 знаходяться в межах норми для віку пацієнтів.
Синдром Вольфа-Паркінсона-Уайта
Синдром WPW характеризується виникненням SVT плюс специфічні дані ЕКГ у синусовому ритмі. Характерне попереднє збудження підтверджується коротким інтервалом PR і розширенням QRS з нечітким підйомом або дельта-хвилею.
Це спричинено більш раннім шлуночковим збудженням, що відбувається через допоміжний шлях, ніж лише через звичайний AV-вузол. З настанням SVT провідність змінюється (стає від шлуночків до передсердь) з повторним входженням, як частина кругового ритму.
У невеликої кількості пацієнтів з WPW провідність додаткового шляху становить від передсердь (А) до шлуночків(V) у SVT (і змінюється, щоб перетворитися на V до A у АВ-вузлі). Це призводить до аномальної послідовності активації шлуночків і широкого комплексу QRS (> 120 мсек), а потім ретроградних хвиль Р, які важко відрізнити від VT.
Приклади WPW
Приклад 2 (а)
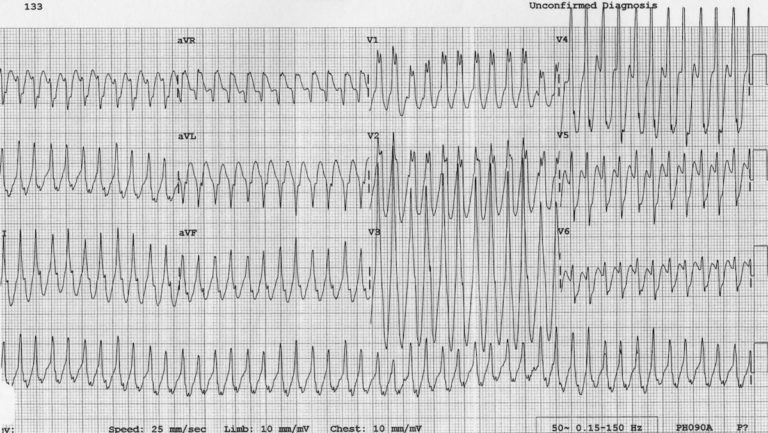
Антидромний варіант WPW у 5-річного хлопчика: Тахікардія з широкими комплексами при частоті ~ 280 ударів на хвилину. Це легко можна прийняти за VT; однак пам'ятайте, що > 95% широких складних тахікардій у педіатрії насправді є SVT з аберацією (як правило, тахікардія re-entrant). Це антидромнаатріовентрикулярна тахікардія з повторним входом через WPW.
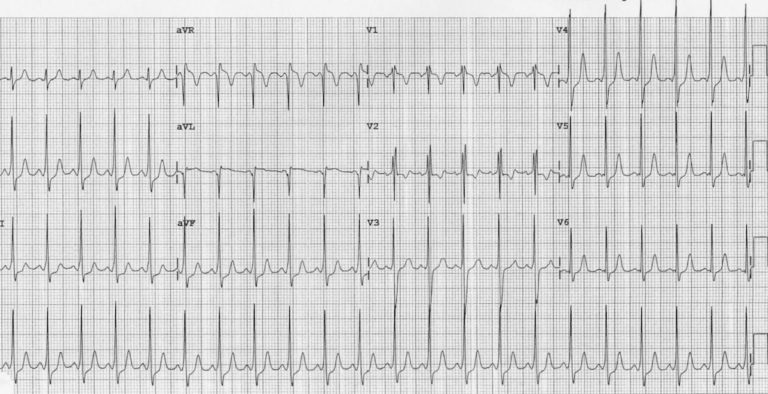
Приклад 2 (б) - WPW у 5-річного хлопчика.
Це ЕКГ спокою того самого 5-річного хлопчика, незабаром після повернення до синусового ритму: Дуже короткий інтервал PR (< 100 мс), Невиражений підйом комплексів QRS = дельта-хвиля, На відміну від WPW у дорослих, комплекс QRS не особливо широкий (80-100 мс), У aVL існує «псевдоінфарктна» хвиля Q (просто інвертована дельта-хвиля), Права вісь (+90 градусів), малюнок RSR'у V1 та інверсія зубця Т у V1-2 є нормальнимою для віку.
Подивіться, наскільки незначні ці зміни порівняно з WPW у дорослих.
Приклад 3
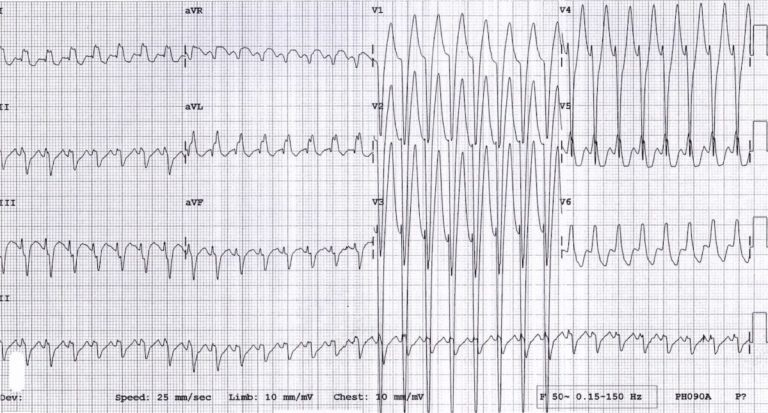
Антидромний варіант при Вольфа-Паркінсона-Уайта у 15-річного хлопчика.
Приклад 4
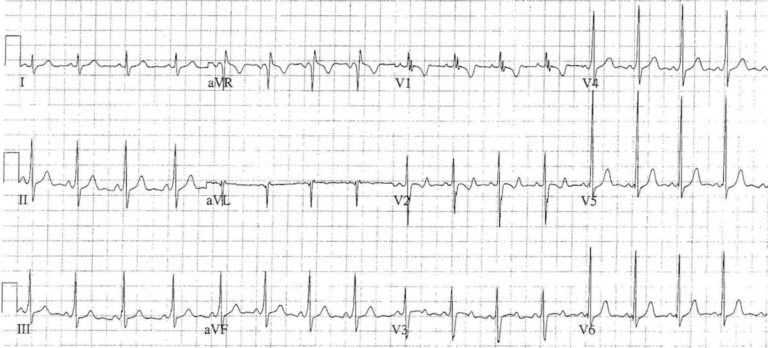
Ще один приклад Вольфа-Паркінсона-Уайта, цього разу у 7-річної дитини, демонструє: Короткий інтервал PR, Дельта-хвилі, Помірне подовження QRS, Права вісь (+90 градусів), домінуюча хвиля R у V1 та інвертовані / двофазні хвилі T у V1-2 є нормальними для віку пацієнтів.
SVT пов’язана з підвищеним автоматизмом
SVT через ненормальний або прискорений нормальний автоматизм (наприклад, симпатоміметики). Зазвичай прискорюється («розігрівається») і сповільнюється («згасає») поступово.
- Синусова тахікардія: посилений автоматичний ритм. Швидкість змінюється в залежності від фізіологічного стану.
- Передсердна тахікардія: не реципрокна чи ектопічна передсердна тахікардія - швидке розігрівання єдиного вогнища в передсердях. Повільне серцебиття (130-160). Зазвичай має постійний, а не нападоподібний перебіг.
- Юнкційна ектопічна тахікардія: важко піддається лікуванню, як правило, виникає в умовах після масивних торакальних втручань. Пов’язана з підвищеною активністю одного фокусу в AV-вузлі. Повільніший ритм - 120-200 об/хв.
Управління СВТ
ЕКГ в 12 відведеннях при SVT та після конверсії має важливе значення. Важливий для моніторингу за допомогою ритмограми під час втручань, тобто при SVT та після допомоги - дозволяє пізніше оцінити основний ритм у незрозумілих випадках.
Якщо повернення до синусового ритму відбувається, але не підтримується, мало що можна отримати, наполегливо застосовуючи цей маневр / препарат.
1. Невідкладна допомога:
Мета: спонукати уповільнення проведення через АВ-вузол
Вагусні маневри:
- Немовлята: лід та вода у мішку, розміщеному на обличчі до 10 секунд - часто ефективно.
- Діти старшого віку: масаж сонної пазухи, маневр Вальсави (30–60 секунд), рефлекс глибокого вдиху / кашлю / блювоти, стійка на голові.
Аденозин:
- Період напіввиведення: < 1,5 секунди: перехідний АВ-вузловий блок, а також блок синусового вузла, негативний хронотропний та іонотопний ефекти.
- Побічні ефекти: припливи, нудота, задишка, бронхоспазм короткочасні.
- Швидко дайте 100 мкг/кг у велику вену. Повторіть через 2 хвилини з 250 мкг/кг.
- Максимальна загальна доза 12 мг
Кардіоверсія:
- Будьте дуже обережні щодо кардіоверсії «нестабільної» дитини, яка залишається у свідомості, та розгляньте потребу в необхідності седації чи анестезії.
- Швидке погіршення стану міокарда при SVT може статися під час анестезії.
- Якщо приймається рішення про проведення кардіоверсії постійним струмом - зазначається 0,5-2 Дж/кг (монофазний дефібрилятор).
2. Довготривале лікування
Проводиться в стаціонарі; медична, або хірургічна / абляція додаткових провідних шляхів.
Тахіаритмії з широкими комплексами
Шлуночкова тахікардія
VT надзвичайно рідко зустрічається у дітей. Як правило, в анамнезі є структурні (вроджені) порушення серцевої діяльності:
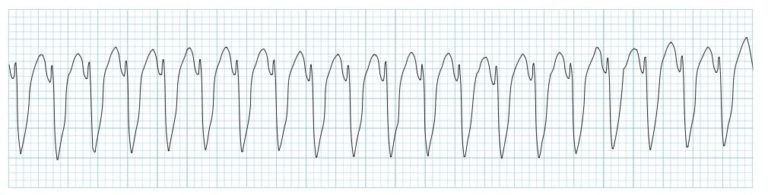
Поліморфна шлуночкова тахікардія(VT / Torsades de Pointes)
Виникає при синдромі подовженого інтервалу QT та при застосуванні деяких препаратів . Викликає синкопе при короткочасній VT або зупинку серця при довготривалій VT (тобто перероджується до VF).
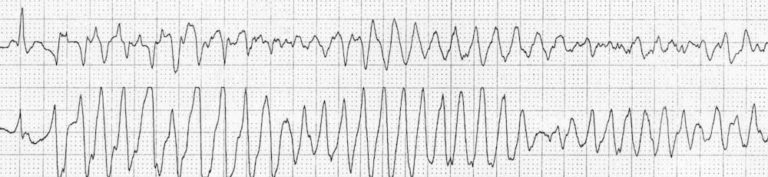
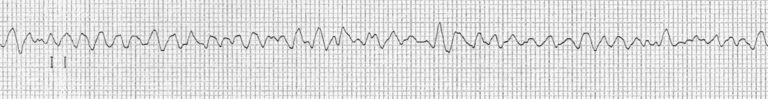
Фібриляція шлуночків
Також надзвичайно рідко зустрічається у дітей і пов’язано з вродженими серцевими вадами. Лікування - розряд постійного струму з розрахунку 4 джоулі/кг.
Основна література:
1. Paediatric Electrocardiography by Steve Goodacre and Karen McLeod, from the BMJ’s “ABC of Clinical Electrocardiography” series (2002)
2. O’Connor M, McDaniel N, Brady WJ. The pediatric electrocardiogram. Part I: Age-related interpretation. Am J Emerg Med. 2008 Feb;26(2):221-8. PMID: 18272106
3. Evans WN1, Acherman RJ, Mayman GA, Rollins RC, Kip KT. Simplified pediatric electrocardiogram interpretation. Clin Pediatr (Phila). 2010 Apr;49(4):363-72. PMID: 20118092
Додаткова література:
1. LITFL Further Reading
2. ECG Library Basics – Waves, Intervals, Segments and Clinical Interpretation
3. ECG A to Z by diagnosis – ECG interpretation in clinical context
4. ECG Exigency and Cardiovascular Curveball – ECG Clinical Cases
5. 100 ECG Quiz – Self-assessment tool for examination practice
6. ECG Reference SITES and BOOKS – the best of the rest
Розширена література:
1. Brady WJ, Truwit JD. Critical Decisions in Emergency and Acute Care Electrocardiography
2. Surawicz B, Knilans T. Chou’s Electrocardiography in Clinical Practice: Adult and Pediatric
3. Wagner GS. Marriott’s Practical Electrocardiography 12e
4. Chan TC. ECG in Emergency Medicine and Acute Care
5. Rawshani A. Clinical ECG Interpretation
6. Mattu A. ECG’s for the Emergency Physician
7. Hampton JR. The ECG In Practice, 6e