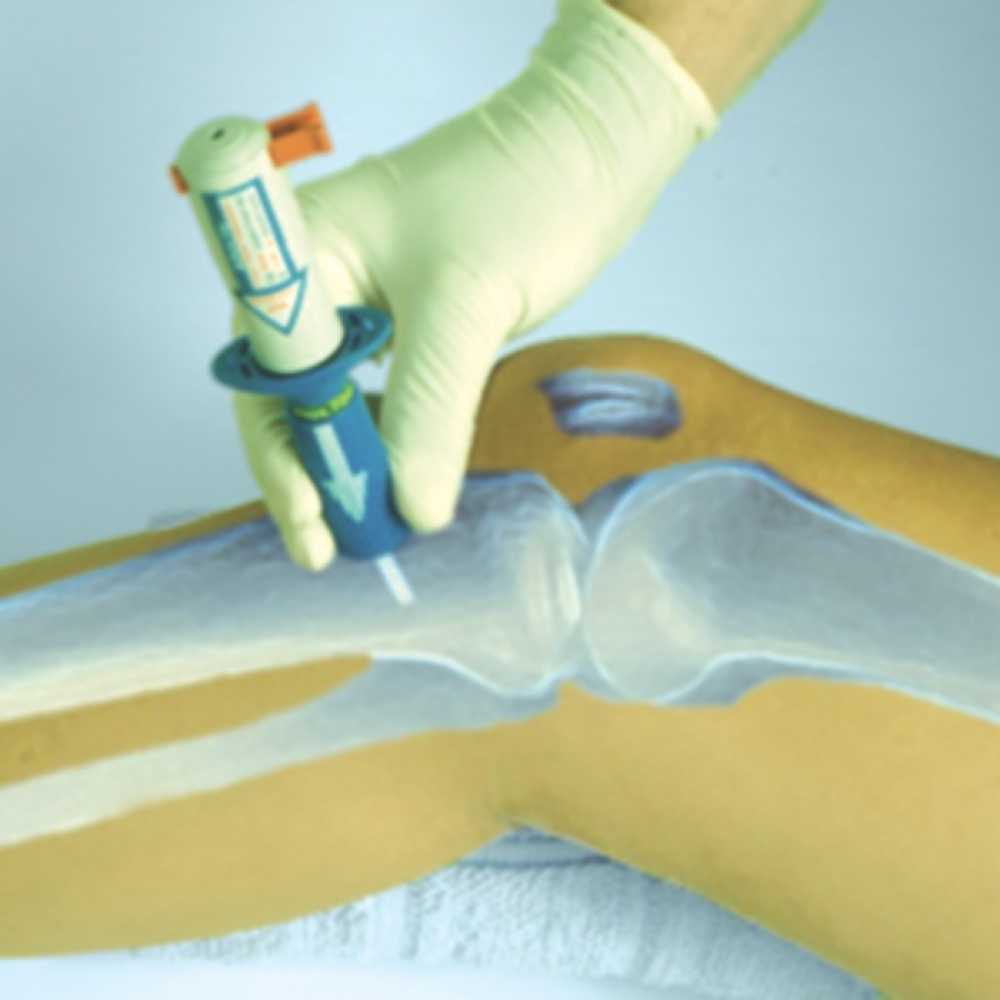
Як виник внутрішньокістковий доступ
Проведення медикаментозної та інфузійної терапії хворим та постраждалим на догоспітальному етапі є дуже важливим та повинно розпочинатись якомога раніше. Проте на практиці для фахівців виїзних бригад екстреної медичної допомоги та лікарів інших спеціальностей досить важко виконати традиційний внутрішньовенний доступ, а інколи – взагалі неможливо.
Постановка внутрішньовенного доступу інколи займає понад 10 хвилин.
В якості альтернативи запропонований внутрішньокістковий доступ виконання якого займає близько 1 хвилини.
Історія внутрішньокісткового доступу
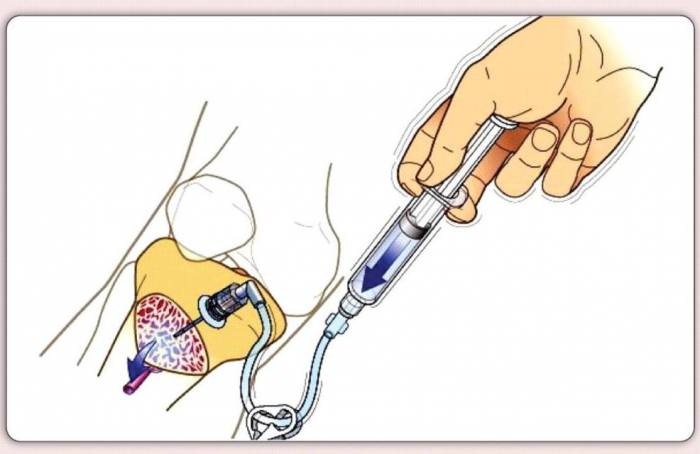 Деякі дослідники історії медицини стверджують, що початок введенню ліків в кісткову порожнину було покладено в 1868 році, коли професор Варшавського університету випускник Берлінського університету імені Гумбольдта Гойєр Генріх Фердинанд вперше наповнив кістково-мозкову порожнину трупа фарбою та спостерігав, як вона поширювалась судинами поза кісткою.
Деякі дослідники історії медицини стверджують, що початок введенню ліків в кісткову порожнину було покладено в 1868 році, коли професор Варшавського університету випускник Берлінського університету імені Гумбольдта Гойєр Генріх Фердинанд вперше наповнив кістково-мозкову порожнину трупа фарбою та спостерігав, як вона поширювалась судинами поза кісткою.
В 1922 р лікар C. Drinker з Гарвардського університету, досліджував циркуляцію крові в грудині і зробив висновок, що розчин, введений в кістковий мозок, швидко всмоктується в центральне судинне русло, забезпечуючи можливість для судинного доступу, коли традиційні методи не можливо використати. Саме в цей час виникло твердження, що кістка – це вена, яка не спадається за жодних обставин.
У 1936 р. Tocantis та O'Neill виявили, що при введенні 5 мл фізіологічного розчину у довгу кістку кролика лише 2 мл виявляються на дистальному кінці. З цього автори зробили висновок, що фізіологічний розчин перейшов у системний кровотік. Наступні дослідження, що підтверджують внутрішньокісткове поглинання рідини, включали ін'єкцію барвника в кістковомозкову порожнину, після чого протягом 10 секунд барвник досягав серця.
Згодом було розроблено метод інтрастернальної ін'єкції, який був широко використаний під час Другої світової війни. У період військових дій американськими військовими було задокументовано більш ніж 4000 випадків внутрішньокісткової інфузії, яка стала невід'ємною частиною стандартної практики лікування тяжкопоранених солдат. Проте практика застосування внутрішньокісткової інфузії була втрачена у повоєнні роки.
Друге відкриття ВКД відбулося у 1984 р., коли американський лікар-педіатр James Orlowski застосував метод внутрішньокісткової інфузії під час епідемії холери в Індії. У своєму нарисі "Півцарства за крапельницю" J. Orlowski виступив за застосування внутрішньокісткової інфузії у педіатричних пацієнтів, що наприкінці 1980-х рр. н. стало стандартом педіатричної практики.
В основному для ВКД використовувалися механічні пристрої. І зараз вони доступні протягом багатьох років і до цього часу використовуються в першу чергу в педіатрії у зв'язку з м'якою структурою дитячих кісток. Всі модифікації механічних сталевих голок мають знімний троакар для запобігання попаданню фрагментів кістки під час встановлення. Також всі механічні пристрої забезпечені ручкою для одночасного натискання і обертання голки. Недоліком механічних пристроїв є часта асиметричність отриманого отвору через неосьове обертання, що в результаті призводить до екстравазації.
Незважаючи на популярність ВК-доступу в педіатричній невідкладній медицині, донедавна можливості ВКД у дорослих пацієнтів були обмежені через досить тверду консистенцію дорослої кістки, яка робить механічний ВКД практично неможливим. Ситуація змінилася із використанням автоматизованих пристроїв, призначених для полегшення проведення цієї процедури.
Проте на початку ХХІ століття найковці разом з інженерами почали думати над технічним рішенням здійснення досить надійного, максимально безпечного і простого методу ВКД. У 2000 р. L. Miller, лікар швидкої допомоги з 30-річним стажем, відчуваючи необхідність створення нового, безпечного методу ВКД у співпраці з Науковим центром здоров'я Техаського університету в Сан Антоніо (The University of Texas Health Science Center at San Antonio) та іншими Дослідниками розпочали розробку технології, яка могла б бути використана в широкому діапазоні медичних галузей, таких як: васкулярний доступ, біопсія та аспірація кісткового мозку, регенеративна медицина тощо.
У 2001 р. корпорацією Vidacare (метою якої стало впровадження даних технологічних розробок у медичну практику) було розроблено та у 2004 р. запатентовано пристрій EZIO – єдиний у світі електричний пристрій для ВКД. У 2004 р. він був схвалений FDA (включаючи місця встановлення ВКД), а в 2007 р. Національною експертною комісією з обладнання (NEET, US) він було визнаний найбезпечнішим, найефективнішим порівняно з іншими ручними пристроями. Також EZIO - це єдиний ВКД пристрій, підтриманий національною купівельною угодою AMR (США).
Bone Injection Gun (BIG) - ще один автоматизований пристрій, схвалений FDA в 2000 р. для застосування на великогомілкової кістки. BIG був розроблений доктором Marc Waisman в Ізраїлі та застосовується ізраїльськими військовими понад десятиліття. Це маленький легкий автономний пристрій. Після видалення запобіжника оператор натискає на спусковий гачок і пружинний механізм вистрілює голку в медулярний простір великогомілкової кістки. Незважаючи на те, що в США BIG схвалено лише для використання на гомілки, в Ізраїлі воно також застосовується на медіальній частині дистального епіфіза великогомілкової кістки, дистальному відділі променевої кістки та головці плечової кістки
АНАТОМІЯ І ФІЗІОЛОГІЯ ВНУТРІШНІКІСНОГО ПРОСТОРУ
 Внутрішньокістковий простір часто називають веною, що не спадається. Шок і травма, як правило, є причиною колапсу периферичних вен, у той час як ВКП, оточений кісткою, незалежно від стану організму, залишається невід'ємною діючою частиною центрального кровообігу. У більшості шокових ситуацій кровотік ВКП є відносно незмінним. Артеріальний тиск (АТ) ВКП становить приблизно 35/25 мм рт. - третина системного АТ.
Внутрішньокістковий простір часто називають веною, що не спадається. Шок і травма, як правило, є причиною колапсу периферичних вен, у той час як ВКП, оточений кісткою, незалежно від стану організму, залишається невід'ємною діючою частиною центрального кровообігу. У більшості шокових ситуацій кровотік ВКП є відносно незмінним. Артеріальний тиск (АТ) ВКП становить приблизно 35/25 мм рт. - третина системного АТ.
Унікальна структура ВКП містить тисячі дрібних, неспадних, переплетених між собою кровоносних судин і діє як губка, негайно поглинаючи будь-яку введену рідину, що дозволяє швидко вбирати введені розчини та лікарські засоби та транспортувати їх у центральний кровотік.
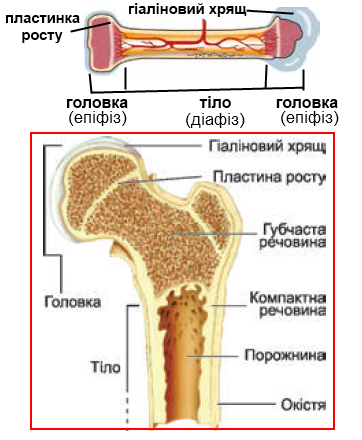
Всі довгі кістки скелета мають два кінці (епіфіза), з'єднані трубкоподібною частиною кістки (діафіз). Епіфізи заповнені губчастою речовиною та покриті кірковим шаром, який відіграє роль жорсткого, тонкого корпусу. Діафіз складається з компактної кістки та медулярної порожнини. Між епіфізом та діафізом знаходиться епіфізарна пластина – місце зростання кісток.
Термін «ВКП» відноситься до пов'язаних між собою губчастої речовини епіфіза та медулярної порожнини діафізу. Судини ВКП пов'язані з центральним кровотоком повздовжніми гаверсовими каналами, кожен з яких містить крихітні артерії та вени. Гаверсові канали пов'язані між собою каналами Фолькмана, які, власне, і підключають ВКП до центрального кровотоку.
ВКП заповнено кістковим мозком, що складається з крові, кровотворних клітин та сполучної тканини. Червоний кістковий мозок знаходиться у губчастій кістці та містить високу концентрацію крові. Жовтий кістковий мозок знаходиться у кортикальній порожнині довгих кісток у дорослих. Кістки немовлят та дітей містять лише червоний кістковий мозок. З віком частини червоного кісткового мозку замінюються жиром і перетворюються на жовтий кістковий мозок. Рідини та препарати, введені в червоний або жовтий кістковий мозок, майже рівнозначно швидко досягають центрального кровообігу.
В 1980р. внутрішньокістковий доступ був внесений в рекомендації по педіатричній реанімації (PALS)
В 2000р. внутрішньокістковий доступ був внесений в рекомендації по проведенню реанімації осіб старших за 6 років (ILCOR).
В 2005р. внутрішньокістковий доступ внесений до рекомендацій по СЛР у дітей та дорослих (AHA, ERC).